内科(循環器)
遠州病院循環器内科では、急性心筋梗塞、狭心症、心不全、不整脈、心臓弁膜症、高血圧、閉塞性動脈硬化症、肺塞栓、深部静脈血栓症などの様々な心臓血管疾患の予防、治療をしています。心臓病は、突然、重い病状に陥って緊急的な治療を要する事が多い病気です。その為、早期診断、早期治療が求められます。心臓血管疾患を専門とする当科では、心臓超音波検査、24時間心電図検査、24時間血圧検査、四肢血圧検査、心臓CT検査(256列)、下肢CT検査、心臓MRI検査、心臓核医学検査、心臓カテーテル検査などの各検査を患者の症状に応じて施行し、前述の心臓血管疾患の早期診断、早期治療をしています。
また当科は日本循環器学会研修施設、日本高血圧学会専門医認定施設であり、研修医の教育、臨床研究に力を入れ、日本循環器学会(JCS)、日本高血圧学会(JSH)、欧州心臓病学会(ESC)、欧州高血圧学会(ESH)、国際高血圧学会(ISH)などで毎年、学会発表をしています。
以下の様な場合、当科を受診して下さい
- 胸が痛い。胸が締め付けられる。
- 息切れがする。横になると息苦しい。
- 急に背中が痛くなった。お腹に拍動するしこりが触れる。
- 歩くと足が痛くなるが、休むと良くなる。
- 足がむくむ。
- 急にめまいがする。意識が遠のく。失神する。
- 急に脈が走る。脈が飛ぶ。脈が乱れる。
- 健康診断で心電図に異常があると言われた。
- 健康診断で心臓に雑音があると言われた。
- 血圧が高い。
ページの目次
- 医師紹介
- 診療方針
- 主に取り扱う疾患
( 虚血性心疾患 / 狭心症 / 心筋梗塞 / 閉塞性動脈硬化症 / 肺血栓塞栓症、深部静脈血栓症/
心臓弁膜症 / 大動脈解離 / 大動脈瘤 / 心不全 / 不整脈 / 高血圧 ) - 手術等の実績
医師紹介
副院長
髙瀨 浩之 Hiroyuki Takase
※左右【← →】にスクロールできます
| 専門分野 | 高血圧症・心不全・心臓核医学・虚血性心疾患・不整脈 |
|---|---|
| 専門医・認定医 | 日本内科学会認定内科医・指導医 日本循環器学会認定循環器専門医 日本高血圧学会認定高血圧専門医 日本高血圧学会専門医特別正会員(FJSH) 日本高血圧学会評議員・指導医 日本心血管インターベンション治療学会認定医 |
| 業績など | 医学博士(学位論文:Antihypertensive therapy prevents endothelial dysfunction in chronic nitric oxide deficiency.: Effect of verapamil and trandolapril. Hypertension 27: 25-31, 1996) 名古屋市立大学医学部臨床教授 浜松医科大学医学部臨床教授 |
| 賞 | 平成11年浜松市医学奨励賞受賞 (低容量テトロホスミン負荷一回撮像法正常例の遠隔期予後についての検討) 平成14年浜松市医学奨励賞受賞(人間ドック時におけるBNP測定の有用性) 平成16年浜松市医学奨励賞受賞(労作性狭心症治療後の再発作予測因子としてのBNP) ・The top Score Poster Award (Best poster) at ESC Congress 2013 “Survey of 24-hour salt intake estimated by spot urine in Japanese general population; changes during 5years” ・ISH Forum Poster Prize (2014) at The 25th Scientific Meeting of the International Society of Hypertension “SIX YEARS SURVEY OF 24HOUR SALT INTAKE ESTIMATED BY SPOT URINE IN THE JAPANESE GENERAL POPULATION” ・Best Poster of ESC congress 2017 “Central blood pressure predicts the development of hypertension and contributes to an increase in brachial blood pressure in the general population” Best Poster Presentation Award at ISH2022 Kyoto (The 29th Scientific Meeting of the International Society of hypertension 2022) “Dietary salt intake predicts future development of metabolic syndrome in the general population” |
| 論文 | Blood Press. 33; 2323967, 2024. Hypertens Res. 48; 796-804, 2025 |
| 学会報告 | 多数 (共同演者しての発表を含む)↓以下、別ウインドウ(PDF)で開きます。 令和2年度業績(2020/04/01~2021/03/31) 令和3年度業績(2021/04/01~2022/03/31) 令和4年度業績(2022/04/01~2023/03/31) 令和5年度業績(2023/04/01~2024/03/31) 令和6年度実績(2024/04/01〜2025/03/31) 令和7年度業績(2025/04/01〜2026/03/31) |
診療部長
岡戸 建央 Tateo Okado
| 専門分野 | 虚血性心疾患・心不全・高血圧症・不整脈 |
|---|---|
| 専門医・認定医 | 日本内科学会認定内科医 日本内科学会総合内科専門医 日本循環器学会認定循環器専門医 日本心血管インターベンション治療学会認定医 日本高血圧学会認定高血圧専門医 日本医師会認定健康スポーツ医 |
| 業績 |
診療副部長
松倉 学 Gaku Matsukura
| 専門分野 | 不整脈・心不全・循環器内科一般 |
|---|---|
| 専門医・認定医 | 日本内科学会認定内科医 日本内科学会総合内科専門医 日本循環器学会認定循環器専門医 日本不整脈心電学会不整脈専門医 |
| 業績 |
診療副部長
川勝 なおみ Naomi Kawakatsu
| 専門分野 | 循環器内科一般 |
|---|---|
| 専門医・認定医 | 日本内科学会認定内科医 日本内科学会総合内科専門医 日本循環器学会認定循環器専門医 |
| 業績 |
副医長
長尾 知明 Tomoaki Nagao
| 専門分野 | 循環器内科一般 |
|---|---|
| 専門医・認定医 | 日本内科学会内科専門医 日本心血管インターベンション治療学会認定医 日本周術期経食道心エコー(JB-POT)認定医 アヴェイルVR医師向けトレーニング修了 日本医師会認定産業医 |
| 業績 |
診療方針
- 循環器疾患に対する適切な治療を行う
- 急性心筋梗塞・不安定狭心症・急性心不全などの急性疾患に対する迅速な対応
- 虚血性心疾患の一次予防・二次予防のための治療や生活習慣の是正指導
主に取り扱う疾患
虚血性心疾患
虚血性心疾患とは心臓の表面を走行しながら、心臓を養っている動脈(冠動脈)に動脈硬化が生じて引き起こされる病気の総称です。この中には以下に説明する狭心症と心筋梗塞があります。
狭心症
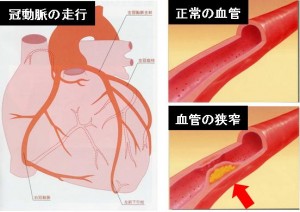 冠動脈の動脈硬化が進行して、血管壁にコレステロールが沈着して内腔が狭くなり血液の流れが悪くなった状態です。心臓に十分な血液が流れなくなり、労作時などに左前胸部を中心とした痛み、圧迫感を感じます。時には首や左肩に痛みが広がります。締め付けられる様な、あるいは強く握られる様な痛みと表現されます。持続時間は数分以内であり、じっと静かにしていれば治まります。瞬間的な痛みや体位や深呼吸で増減する痛みは狭心症ではない事がほとんどです。こうした冠動脈の動脈硬化を進行させる因子には、喫煙、高血圧、高コレステロール血症、糖尿病、肥満、運動不足などがあり、複数の因子を有すると飛躍的に危険度が上昇します。
冠動脈の動脈硬化が進行して、血管壁にコレステロールが沈着して内腔が狭くなり血液の流れが悪くなった状態です。心臓に十分な血液が流れなくなり、労作時などに左前胸部を中心とした痛み、圧迫感を感じます。時には首や左肩に痛みが広がります。締め付けられる様な、あるいは強く握られる様な痛みと表現されます。持続時間は数分以内であり、じっと静かにしていれば治まります。瞬間的な痛みや体位や深呼吸で増減する痛みは狭心症ではない事がほとんどです。こうした冠動脈の動脈硬化を進行させる因子には、喫煙、高血圧、高コレステロール血症、糖尿病、肥満、運動不足などがあり、複数の因子を有すると飛躍的に危険度が上昇します。
 また、動脈硬化ではなく、冠動脈の痙攣により心臓に十分な血液が流れなくなり、胸部の圧迫感を生じるタイプの狭心症もあります。
また、動脈硬化ではなく、冠動脈の痙攣により心臓に十分な血液が流れなくなり、胸部の圧迫感を生じるタイプの狭心症もあります。
このタイプの狭心症は、一般に安静時(特に夜間就寝中)に胸部症状を自覚する事が多く、急に寒い所に出た時や冷たい風に当たった時に胸部症状が悪化する事が多いです。
心筋梗塞
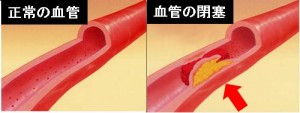 心臓の表面を走行しながら心臓を養っている冠動脈が血の塊(血栓)で閉塞し、心臓の筋肉(心筋)に血液が流れなくなり、心筋が壊死(えし)に陥ってしまう病気です。致命率が高い極めて恐ろしい病気です。
心臓の表面を走行しながら心臓を養っている冠動脈が血の塊(血栓)で閉塞し、心臓の筋肉(心筋)に血液が流れなくなり、心筋が壊死(えし)に陥ってしまう病気です。致命率が高い極めて恐ろしい病気です。
心筋に亀裂が入ったり(心破裂)、重度の不整脈が生じたりして、命に関わる状態になる事もあります。症状としては、冷や汗、悪心、吐き気を伴う激しい胸部圧迫感が特徴的ですが、糖尿病を合併している患者や高齢者では、自覚症状がない場合がある為、重症化してから来院される事もあります。心筋は血流が途絶すると約6時間程度で完全に壊死してしまう事が多いので、心筋梗塞を発症したら、出来るだけ早く血流を再開させる事が重要です。その為、心筋梗塞の患者が来院された場合は、極力、早期に専門的な治療を開始します。
当科は、これらの虚血性心疾患を心臓超音波検査、負荷心電図検査、24時間心電図検査、心臓CT検査(256列)、心臓核医学検査、心臓カテーテル検査を用いて診断しています。もし冠動脈に狭窄病変や閉塞病変が発見された場合、患者さんの症状、年齢、腎臓の機能、病変部位、病変数を総合的に判断し、心臓カテーテル治療(PCI)の妥当性を判断します。妥当性が確認された場合、積極的にPCIを行っています。尚、病変が多数ある場合、外科的にバイパス手術が必要になる事があります。
狭心症にPCIを施行しています。

冠動脈に狭窄が認められた場合に、金属の網目状の筒(ステント)を留置して狭窄を解除します。

急性心筋梗塞に緊急PCIを施行しています

突然の激しい胸痛で未明に当院へ救急搬送された患者です。診断後、すぐに心臓カテーテル検査を行いました。右冠動脈に血の塊(血栓)による閉塞が判明した為、引き続き血栓吸引術を行った後、ステントを留置し閉塞を解除しました。
閉塞性動脈硬化症
主に下肢の血管の動脈硬化によって生じる病気です。動脈硬化が進む事で下肢の動脈が狭くなったり、詰まったりして血液の流れが悪くなり、足がしびれたり、歩行が困難になったりします。数百メートル程度、歩くと足が痛くなり、休むとすぐ治るという症状(間欠性跛行)が典型的な症状です。放っておくと次第に足が壊死に陥り、切断という最悪の事態に至ってしまう事もあります。当科は、この疾患に対してカテーテルを用いた血管内治療(EVT)を施行し、可能な限り形状記憶機能のあるステントを留置しています。尚、カテーテルによる治療が難しい場合は、外科的にバイパス手術を行う事もあります。
閉塞性動脈硬化症にEVTを施行しています

両側の総腸骨動脈(腹部の大動脈が両足の動脈に分かれ
ていく所にある動脈)に狭窄があります。ステントを留置して
狭窄を解除しました。解除後、両下肢の歩行時の痛みは消失しました。
肺血栓塞栓症、深部静脈血栓症
肺血栓塞栓症とは、主に下肢の静脈に生じた血の塊(深部静脈血栓)が肺まで流れていき、肺の動脈が詰まる病気です。突然の胸痛、呼吸困難で発症する事が多く、突然死の原因となる事もあります。エコノミークラス症候群も肺血栓塞栓症の一種です。当科では、急性期の血栓溶解療法やカテーテルによる血栓吸引療法を行っています。また再発予防の為、下大静脈フィルターの留置も行っています。
深部静脈血栓症は、骨盤内の手術後や下肢の手術後に生じる事がしばしばあります。下肢のむくみが主な症状です。この深部静脈血栓症に対しても、カテーテルを用いた血栓吸引療法、血栓溶解療法、バルーン拡張術を行っています。
深部静脈血栓症に血栓溶解を施行しています
 写真➀
写真➀ 写真➁
写真➁写真➀ 下肢CT検査の画像です。右太ももの静脈が矢印の所で、血の塊(血栓)で詰まっています
この患者は、骨盤内の手術後、1週間程度で徐々に右足だけがむくみ始めた為、当科を受診されました。そこで、 まず血の塊(血栓)が肺に流れていかない様にする為に、首の右側の静脈を穿刺して一時的に下大静脈フィルターを下大静脈に留置しました。(写真②)
 写真➂
写真➂
 写真➃
写真➃
写真➂は右膝の裏の静脈を穿刺して造影したものです。写真➀と同じ部位で詰まっています。
写真➃は、詰まった部位を風船で拡張し、血栓溶解剤を注入して血の塊(血栓)を溶かした後のものです。溶かした後、数日で右足のむくみは消失しました。
心臓弁膜症
心臓は4つの部屋に分かれていますが、その各部屋を仕切って、血液の逆流を防止しているのが、大動脈弁、僧帽弁、肺動脈弁、三尖弁という4つの弁です。これらの弁に変化が生じ、弁が開きにくくなったり(狭窄症)、閉まりにくくなったり(閉鎖不全)するのが、心臓弁膜症です。弁の異常がひどくなると心不全を引き起こします。当科は、心臓超音波検査、心臓カテーテル検査にて診断、重症度の評価を行います。それらのデータを元に、①薬物療法、②カテーテル治療、③手術療法の3つのうちから最適な治療を選択し診療にあたっています。
大動脈解離
大動脈とは心臓が血液を送り出す一番根本の太い血管です。大動脈解離とは、その血管壁が突然、裂ける病気です。放置された高血圧と進行した動脈硬化が原因です。動脈の壁は内膜、中膜、外膜の三層から成り立っていますが、大動脈解離では、その中膜が裂けてしまいます。中膜が裂けた結果、血管壁は薄くなるので、血管は破裂しやすい状況となり、放置すると命の危険にさらされる状態となります。症状としては、胸部から背部にかけての激しい痛みが特徴的です。通常、絶対安静と内科的な緊急かつ強力な降圧治療を行います。しかし、心臓に一番近い大動脈(上行大動脈)が裂けてしまった場合、内科的治療だけでは予後が不良な為、急性期に緊急手術となります。
大動脈瘤
これも大動脈解離と同様に、放置された高血圧と進行した動脈硬化が原因となって大動脈の壁がもろくなり、もろくなった壁が瘤の様に膨らんで突出したり、壁全体が風船状に膨れ上がる病気です。胸部レントゲン上の異常として発見されたり、腹部超音波検査の時に偶然、発見される事があります。無症状なまま徐々に大動脈の直径が増大する事が多いです。破裂寸前になるか急激に拡大した場合、瘤の部位に応じて胸痛、背部痛、腹痛などの症状が出現します。突然、破裂して急死する事もあります。直径が50mm以上に達すると破裂の危険が高いとされ、そこまで進行した場合は無症状でも手術が必要になる事があります。
上行大動脈を人工血管に置換しています

全く症状のない患者でしたが、上行大動脈の直径が62mmと著明に拡大していた為、他院心臓血管外科へ紹介し人工血管に置換しました。
心不全
心不全とは、心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気です。その原因は様々で、前述した心筋梗塞、心臓弁膜症などの基礎疾患や、不整脈、放置した高血圧等のため心臓の動きが低下し、正常なポンプ機能を維持出来なくなった状態です。その結果、心臓から全身に十分な血液を送る事が出来なくなります。動くと息が苦しい、横になると息が苦しい、両足がむくむなどの症状が出現します。重症の場合は会話をする事も困難になります。治療は、体内に溜まった水分や塩分を体外へ出す薬、心臓の動きを強める薬、脈拍を調整する薬など各種薬物を使って、心臓の負担を軽くして症状の改善を図ります。最近は薬物療法が進歩し、以前に比べて薬物療法がかなり有効になってきており、予後も改善されてきています。また重症例では、人工呼吸器や大動脈内バルーンパンピング(IABP)、経皮的心肺補助装置(PCPS)などの補助循環装置を使い救命を目指します。虚血性心疾患が原因の場合は、可能な限り早期に心臓カテーテル治療を行い、原因となっている冠動脈の狭窄や閉塞を解除し救命率を上昇させます。
不整脈
脈拍が乱れるのが不整脈です。主な不整脈には、①単に脈がとぶだけもの(上室性期外収縮、心室性期外収縮)、②脈が遅くなるもの(房室ブロック、洞不全症候群、徐脈性心房細動などの徐脈性不整脈)、③脈が早くなるもの(上室性頻拍、頻拍型心房細動、心房粗動などの頻脈性不整脈)があります。他には、心室頻拍、心室細動という突然死に関連する恐ろしい不整脈もあり、しばしば電気ショックの対象になります。一般に不整脈の症状は、徐脈性不整脈の場合は、数秒程度の浮遊感、めまい、失神が多く、頻脈性不整脈の場合は、動悸が多いです。診断は、24時間心電図や電気生理学的検査と呼ばれるカテーテル検査などで行います。治療は、徐脈性不整脈に対しては、必要に応じてペースメーカの埋め込み術を行っています。頻脈性不整脈に対しては、主に薬物による治療を行っています。

また動悸、めまい、浮遊感、失神などの不整脈を強く疑わせる自覚症状があるにもかかわらず、各種検査でどうしても診断がつかない場合、患者の希望に応じ、超小型の埋め込み型心電計(ループレコーダ)を胸の皮膚の下に埋め込んで自覚症状がある時の不整脈の種類、波形、心拍数などを明らかにして治療に結びつける事もあります。
高血圧
血圧とは、血管を流れている血液が血管壁に及ぼす圧力の事です。全ての血管で血圧測定は可能ですが、一般的には上腕で測定し、その値を血圧値の代表としています。
その血圧が基準値よりも高い場合(病院・診察室では140/90mmHg以上、家庭では135/85mmHg以上)を高血圧と呼びます。高血圧は脳卒中、心臓病、腎臓病などを含む動脈硬化の原因となるため、その予防が必要です。一番良いのは高血圧にならないことですが、そのためには減塩・食事療法・運動療法が重要になります。高血圧になってしまってもこれらの努力は必要で、さらに薬物治療で血圧を目標値にまで下げなくてはなりません。
日本高血圧学会が示す高血圧治療ガイドライン2019では、降圧目標値を130/80mmHg未満(家庭では125/75mmHg未満)と設定しています。一方、75歳以上の高齢者や脳血管障害、蛋白尿陰性の慢性腎臓病患者では140/90mmHg未満(家庭では135/85mmHg未満)と少し緩くなっています。
当院では高血圧の原因検索と高血圧の結果である臓器障害評価を行う教育入院プログラムを実施しています。内服薬を服用する前に、いろいろと努力してもなかなか血圧が下がらない降圧薬未服用の患者、利尿薬を含む3種類の降圧薬を内服しても血圧が下がらない患者(治療抵抗性高血圧といいます)には適したプログラムであると考えています。
手術等の実績
心臓カテーテル検査
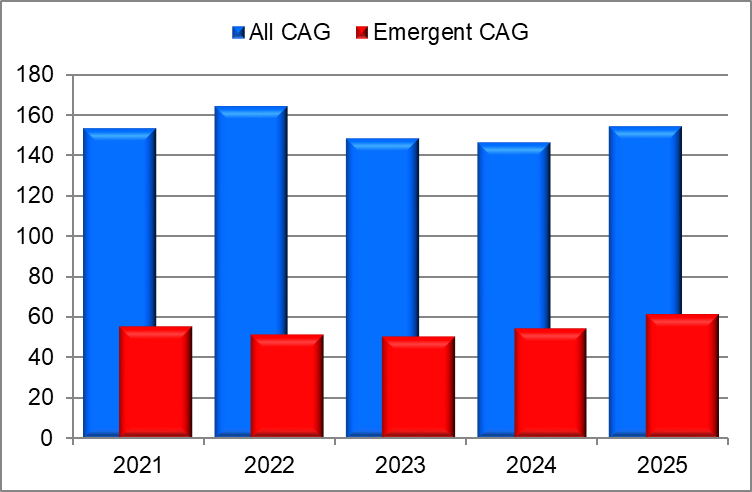
PCI
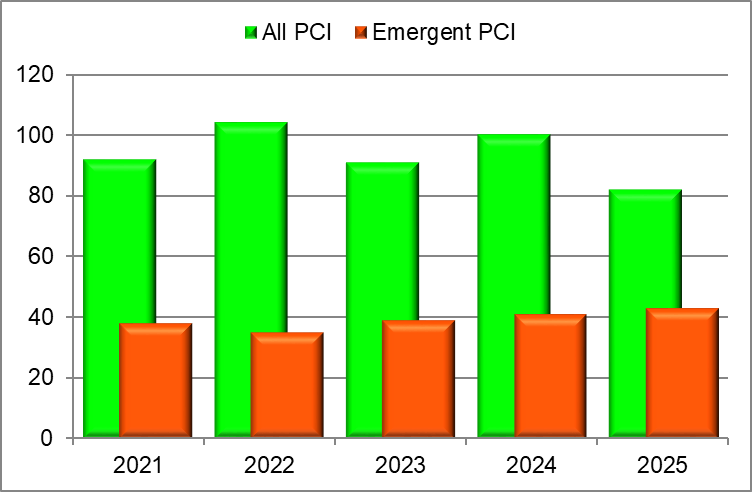
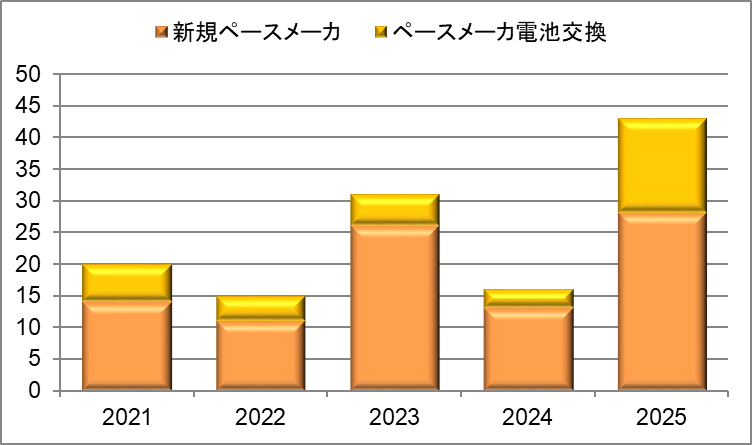
ペースメーカ手術
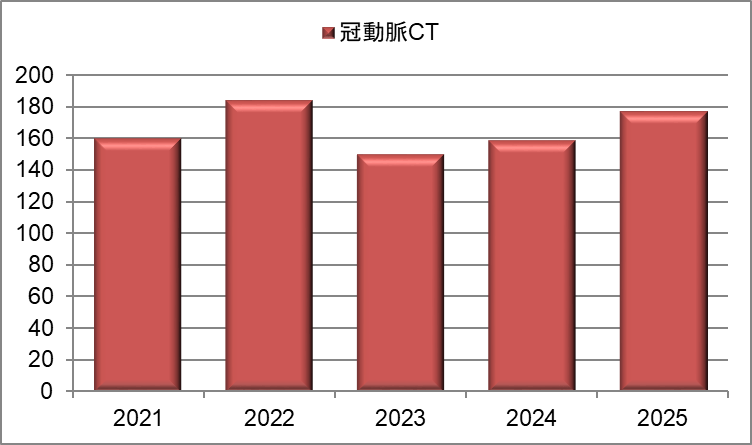
冠動脈CT
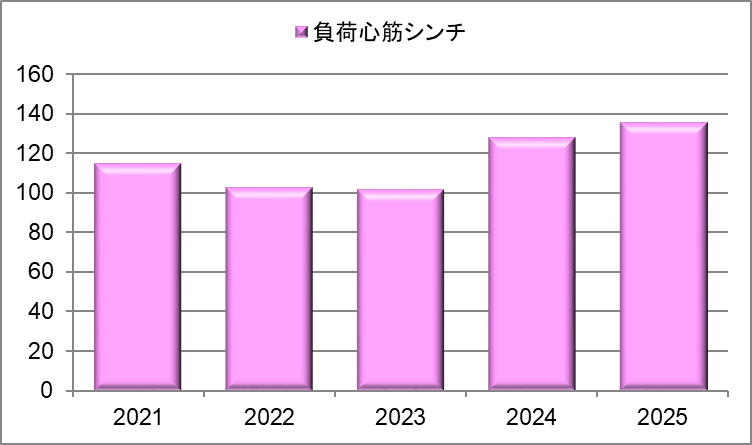
負荷心筋シンチ